بازسازی دندان، یکی از آرزوهای دیرینه انسانها بوده که سالها در حد ایدههای علمی و آزمایشگاهی باقی مانده بود. فقدان دندان به دلایل مختلفی مانند پوسیدگی شدید، ضربه، بیماریهای لثه یا مشکلات مادرزادی، کیفیت زندگی بسیاری از افراد را تحت تأثیر قرار داده و نیاز به پروتزها و ایمپلنتهای گرانقیمت را ایجاد کرده است. اما تحقیقات اخیر که در سال 2025 توسط گروهی از پژوهشگران در دانشگاههای پیشرو منتشر شده و نتایج آن در مجله معتبر Nature بازتاب یافته است، نقطه عطفی در این حوزه به شمار میرود. این تحقیقات نشان دادهاند که موقعیت مکانی سلولهای خاص در بافت دندانی نقش حیاتی در فعالسازی مسیرهای بازسازی طبیعی دندان دارد. به بیان ساده، محققان کشف کردهاند که نه تنها نوع سلول، بلکه جایگاه آن در محیط زیستی دندان، کلید آغاز فرایند رشد مجدد است.
این کشف میتواند آغازگر تغییرات عظیم در دندانپزشکی باشد. اگر بتوانیم سلولهای بنیادی یا سلولهای پیشساز دندانی را دقیقاً در جای درست قرار دهیم و شرایط محیطی مناسبی فراهم کنیم، ممکن است تا چند سال آینده شاهد درمانهای غیرتهاجمی برای جایگزینی دندانهای از دست رفته باشیم، بدون نیاز به ایمپلنت یا پروتز. البته باید توجه داشت که این مقاله تنها جنبه علمی و آموزشی دارد و جایگزین مراجعه به پزشک یا دندانپزشک نیست. هرگونه تصمیم برای درمان باید تحت نظر متخصص انجام شود. در ادامه این مطلب، به بررسی جزئیات یافتهها، مکانیزمهای زیستی مرتبط، چالشها و آینده رشد مجدد دندانها میپردازیم و به عنوان یک منبع علمی، تازهترین پیشرفتهای این حوزه را از نگاه پزشکی و تحقیقاتی مرور میکنیم.
فهرست مطالب
- تعریف رشد مجدد دندان و اهمیت آن در دندانپزشکی مدرن
- موقعیت سلولها و نقش حیاتی آن در فرایند بازسازی دندان
- مکانیزمهای مولکولی و مسیرهای سیگنالینگ مرتبط با احیای دندان
- کاربرد سلولهای بنیادی در ترمیم و جایگزینی دندانها
- نتایج مطالعه Nature و تحلیل دادههای تجربی
- مزایا و محدودیتهای روشهای نوین رشد مجدد دندان
- مقایسه ایمپلنت و بازسازی طبیعی دندان
- آینده درمانهای مبتنی بر سلول و پزشکی بازساختی در حوزه دهان و دندان
- نتیجهگیری
- سوالات متداول
تعریف رشد مجدد دندان و اهمیت آن در دندانپزشکی مدرن
رشد مجدد دندان به معنای توانایی بدن برای تولید یک دندان جدید به جای دندان از دست رفته یا تخریب شده است. برخلاف حیوانات خاصی مانند کوسه یا خزندگان که به طور طبیعی دندانهایشان را در طول زندگی بارها جایگزین میکنند، انسانها این قابلیت را ندارند و فقط یک بار دندانهای شیری جایگزین دندانهای دائمی میشوند. از این رو، هرگونه از دست دادن دندان دائمی معمولاً دائمی تلقی میشود و نیاز به مداخله درمانی دارد.
اهمیت این موضوع در دندانپزشکی مدرن بسیار بالاست، زیرا عوارض فقدان دندان تنها محدود به مشکلات زیبایی نیست. این مشکل میتواند بر عملکرد جویدن، گفتار، سلامت لثهها، حتی ساختار استخوان فک اثر بگذارد. با توجه به افزایش طول عمر انسانها، نیاز به راهکارهای پایدار و کمهزینه برای حفظ و بازسازی دندانها بیش از پیش احساس میشود. کشف اخیر درباره نقش موقعیت سلولی، اولین بار مسیر علمی واقعی برای احیای دندان طبیعی را در انسانها روشن کرده است.
موقعیت سلولها و نقش حیاتی آن در فرایند بازسازی دندان
یکی از نقاط کلیدی پژوهش Nature این بود که محل قرارگیری سلولهای خاص در بافت دندان و محیط پیرامون آن، نقش مستقیمی در فعالسازی فرآیندهای بازسازی ایفا میکند. سلولهای بنیادی دندانی و سلولهای پیشساز، زمانی که در موقعیت صحیح در ناحیه پالپ (مرکز دندان) یا اطراف ریشه قرار میگیرند، سیگنالهای شیمیایی و مکانیکی لازم را دریافت و ارسال میکنند تا چرخه رشد بافت جدید آغاز شود.
پژوهشگران کشف کردند که حتی اگر نوع سلول یکسان باشد، تغییر مکان آن میتواند مسیرهای رشد را خاموش یا فعال کند. این موضوع اهمیت بالایی دارد، زیرا بسیاری از تلاشهای قبلی برای کاشت سلول در محیطهای آزمایشگاهی یا محل آسیب با شکست مواجه شدهاند، که دلیل اصلی آن انتخاب مکان نادرست بوده است. به گفته این تیم، فهم دقیق نقشه سهبعدی میکروسکوپی موقعیت سلولها، کلید بازسازی موفقیتآمیز دندان خواهد بود.
مکانیزمهای مولکولی و مسیرهای سیگنالینگ مرتبط با احیای دندان
فرآیند رشد مجدد دندان یک پدیده پیچیده است که تحت کنترل شبکه وسیعی از مسیرهای مولکولی و سیگنالهای زیستی قرار دارد. از جمله مهمترین مسیرها میتوان به Wnt signaling، BMP pathway و FGF signaling اشاره کرد. این مسیرها در رشد اولیه دندان در دوران جنینی فعال هستند و در بزرگسالی عملاً خاموش میشوند.

تحقیقات اخیر نشان دادهاند که اگر بتوانیم با استفاده از ترکیبات بیولوژیکی یا مهندسی ژنتیک این مسیرها را دوباره فعال کنیم، سلولهای بنیادی دندانی میتوانند به سلولهای سازنده عاج (Odontoblast)، مینا و بافت پالپ تبدیل شوند. نقش موقعیت سلولی در این زمینه حیاتی است، زیرا سلولها باید در معرض غلظت درست این سیگنالها قرار گیرند تا به سمت مسیر تمایز صحیح حرکت کنند.
مطالعه Nature روی مدلهای حیوانی نشان داده که وقتی سلولهای بنیادی پالپ دندان در موقعیت نزدیک به ناحیه اپیکال ریشه قرار میگیرند، فعالسازی ژنهای کلیدی مانند MSX1 و PAX9 سریعتر اتفاق میافتد. این ژنها نقش اساسی در شکلگیری بافتهای دندانی و حفظ ساختار دارند. به این ترتیب ترکیب انتخاب سلول مناسب و جایگاه دقیق، آینده درمانهای بازسازی دندان را بسیار امیدوارکننده کرده است.
کاربرد سلولهای بنیادی در ترمیم و جایگزینی دندانها
سلولهای بنیادی در پزشکی بازساختی همیشه جایگاه ویژهای داشتهاند. در حوزه دندانپزشکی، دو دسته اصلی سلولهای بنیادی کاربرد دارند: سلولهای بنیادی پالپ دندان (DPSC) که از بافت داخلی دندان استخراج میشوند، و سلولهای بنیادی مزانشیمی که در بافتهای بدن از جمله استخوان و مغز استخوان یافت میشوند.
سلولهای پالپ دندان قابلیت بالایی برای تمایز به سلولهای تشکیلدهنده عاج و پالپ دارند. وقتی این سلولها در الگو و جایگاه درست قرار داده شوند، میتوانند بافت جدید تولید کنند که از نظر ساختاری و عملکردی مشابه دندان طبیعی است. مهمترین چالش قبلی این بود که بسیاری از آزمایشها سلولهای بنیادی را در محل نامناسب یا بدون شرایط محیطی لازم کاشت میکردند و نتیجه بازسازی حاصل نمیشد.
کشف جدید نشان داده است که علاوه بر نوع سلول، باید به میکرو محیط بافتی (Microenvironment) و فشارهای بیومکانیکی محل قرارگیری آن نیز توجه ویژه داشت. این یافته میتواند منجر به طراحی ایمپلنتهای زیستی موقت شود که سلولها را در موقعیت صحیح نگه میدارد تا پروسه بازسازی کامل شود. از نگاه پزشکی، این روش شانس بیمار برای حفظ دندان طبیعی را به جای جایگزینی مصنوعی بسیار افزایش میدهد.
نتایج مطالعه Nature و تحلیل دادههای تجربی
مطالعه منتشرشده در مجله Nature در سال 2025 یکی از جامعترین پژوهشها در حوزه بازسازی دندان بوده است. این تحقیق بر روی مدلهای پستانداران انجام شد که زیستشناسی دندان آنها مشابه انسان است. محققان سلولهای بنیادی پالپ دندان را به سه موقعیت مختلف در ساختار دندان آسیبدیده انتقال دادند:
- موقعیت مرکزی پالپ
- موقعیت نزدیک به ریشه
- موقعیت بخش تاجی (Crown area)
نتایج نشان داد که گروه دوم، یعنی سلولهایی که در موقعیت نزدیک به ریشه قرار گرفتند، رشد و بازسازی بیشتری از خود نشان دادند و لایههای عاج به طرز قابل توجهی تشکیل شدند. همچنین در این گروه، بیان ژنهای مرتبط با رشد دندان تا 60 درصد بیشتر از دو گروه دیگر بود.
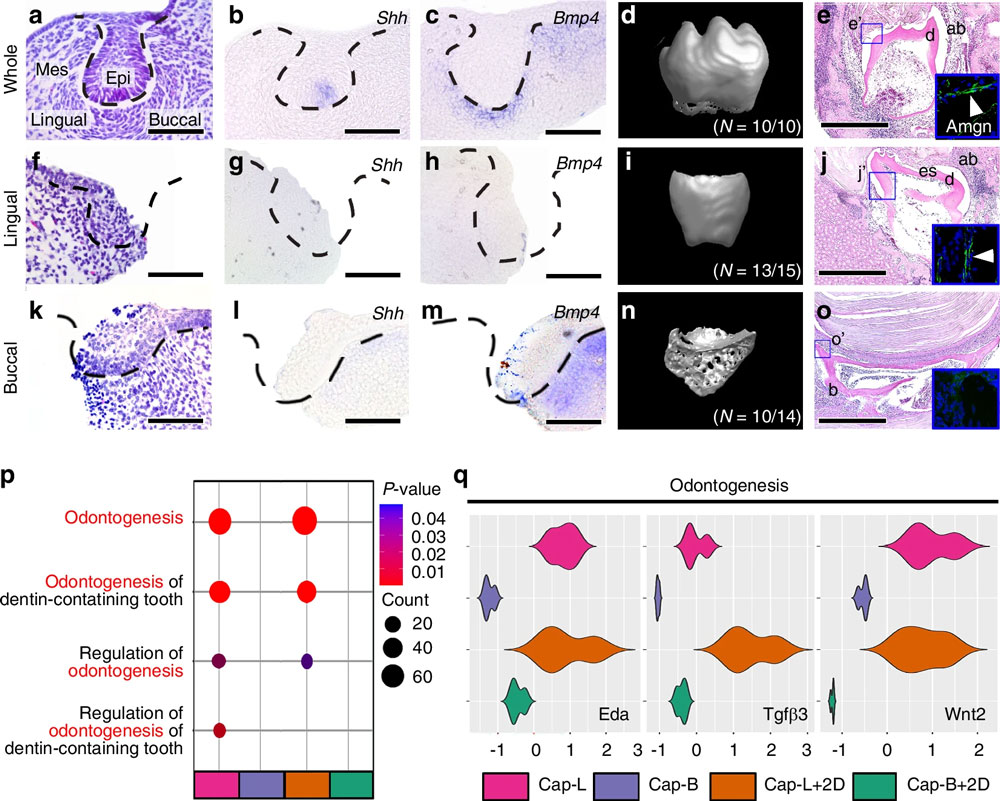
تحلیل بافتی نیز نشان داد که فشارهای مکانیکی و جریان مایعات در ناحیه ریشه با فعال شدن مسیرهای Wnt و BMP هماهنگ بوده و همین عامل باعث تحریک رشد شده است. این دادهها پایه علمی نظریه «موقعیت سلولی حیاتی» را محکمتر کرده و مسیر آزمایشهای انسانی را باز کرده است.
مزایا و محدودیتهای روشهای نوین رشد مجدد دندان
مزایا:
- امکان حفظ دندان طبیعی بدون نیاز به ایمپلنت یا پروتز
- کاهش خطر عوارض جراحیهای تهاجمی
- بازسازی بافتهای دندانی سازگار با بدن و کاهش احتمال رد پیوند
- بهبود عملکرد جویدن و حس طبیعی دندان
محدودیتها:
- نیاز به فناوریهای پیشرفته برای مکانیابی دقیق سلولها
- عدم قطعیت کامل در موفقیت بازسازی دندان در انسانها (فعلاً بیشتر روی مدلهای حیوانی)
- هزینه بالا در مراحل اولیه
- خطرات احتمالی ناشی از دستکاری ژنتیکی یا استفاده از مواد فعالکننده مسیرهای مولکولی
مقایسه ایمپلنت دندان با بازسازی طبیعی
| ویژگی | ایمپلنت دندان | رشد مجدد دندان |
|---|---|---|
| جنس | تیتانیوم یا سرامیک | بافت طبیعی دندان |
| طول عمر | 10 تا 20 سال | طول عمر مشابه دندان طبیعی |
| هزینه | نسبتا بالا | در آینده احتمال کاهش هزینه |
| خطر عفونت | متوسط | کم (در صورت موفقیت کامل) |
| احساس طبیعی | نسبتا کمتر | کامل و مشابه دندان اصلی |
آینده درمانهای مبتنی بر سلول و پزشکی بازساختی در حوزه دهان و دندان
با کشف نقش حیاتی موقعیت سلولها، مسیر تحقیقات پزشکی بازساختی در دندانپزشکی شتاب گرفته است. انتظار میرود طی 5 تا 10 سال آینده آزمایشهای انسانی در مقیاس کوچک آغاز شوند. فناوریهای تصویربرداری سهبعدی میکروسکوپی، پرینت زیستی و مهندسی میکرو محیط، ابزارهای اصلی برای دستیابی به این هدف خواهند بود.
همچنین احتمال دارد ترکیبی از درمانهای فعلی و آینده استفاده شود؛ مثلا ابتدا با یک ایمپلنت زیستی موقت جایگاه سلولها تثبیت شود، سپس سلولهای بنیادی شروع به رشد کنند و پس از مدتی ایمپلنت برداشته شود. اگر این فناوری به مرحله کلینیکی برسد، انقلابی در دندانپزشکی رقم خواهد خورد و از درمانهای پرهزینه به روشهای بیولوژیکی و کمتهاجمی حرکت خواهیم کرد.
نتیجهگیری
یافتههای جدید نشان دادهاند که موقعیت مکانی سلولهای خاص در توده دندانی، یکی از عوامل کلیدی در آغاز فرایند رشد مجدد دندان است. این کشف نه تنها درک ما از زیستشناسی دندان را تغییر داده، بلکه راه را برای درمانهای بازسازی طبیعی باز میکند. هنوز مسیر زیادی تا استفاده کلینیکی از این روش باقی مانده، اما امید میرود که در آینده دندانپزشکی بتواند بدون ایمپلنت، دندانهای از دست رفته را دوباره بسازد. تا آن زمان، هرگونه اقدام درمانی باید تحت نظر پزشک متخصص و بر اساس شواهد علمی روز باشد.
سوالات متداول (FAQ)
1. آیا رشد مجدد دندان در انسانها در حال حاضر ممکن است؟
در حال حاضر این فناوری در مراحل آزمایش حیوانی است و هنوز به کاربرد بالینی گسترده در انسان نرسیده است. اما نتایج اخیر نویدبخش آینده آن هستند.
2. آیا همه افراد میتوانند از درمان رشد مجدد دندان بهرهمند شوند؟
وابسته به شرایط فرد، سن، سلامت عمومی و وضعیت لثهها، ممکن است محدودیتهایی وجود داشته باشد. ارزیابی تخصصی توسط دندانپزشک ضروری است.
3. چه زمانی این روش به بازار درمانی خواهد آمد؟
بر اساس پیشبینی محققان، اگر همه مراحل آزمایش و تایید را با موفقیت پشت سر بگذارد، ممکن است طی 5 تا 10 سال آینده اولین نمونههای درمانی برای انسان ارائه شود.
منابع:
- Dentistry.co.uk. Tooth regrowth breakthrough: Cell location found to be vital. 3 Nov 2025.
- Nature (2025). Cell location as a key determinant in tooth regeneration. https://www.nature.com/articles/s41368-025-00391-7